Diagnostic și tratament modern pentru adenomul de prostată, stricturi uretrale, tumori vezicale și litiază urinară. Oferim soluții minim invazive, inclusiv terapie cu laser Green Light, tratamente endoscopice și intervenții chirurgicale adaptate fiecărui pacient.
Servicii urologice operatorii
Servicii urologice operatorii Clinica de Urologie Timișoara
Terapia adenomului de prostată,
a structurilor uretrale, a tumorilor vezicale
și a litiazei urinare
Te poți opera la prostată fără internare!
Vestea bună este că există o soluție simplă, o alternativă la intervențiile chirurgicale tradiționale, cu recuperare mai rapidă și mai puține efecte secundare, care poate restabili fluxul de urină, permițând întoarcerea la activitățile normale în câteva zile.
Terapia cu laser Green Light este o opțiune minim invazivă pentru tratamentul HBP (hipertrofia benignă de prostată), combinând eficiența procedurii chirurgicale tradiționale, cunoscute sub numele de rezecție transuretrală a prostatei (TURP), dar cu mai puține efecte secundare, cateterism mai scurt, recuperare mai rapidă și mai puțin dureroasă.
Green Light folosește energia laser pentru a elimina țesutul prostatic.
Terapia cu laser Green Light este, de obicei, o procedură ambulatorie, ceea ce înseamnă că pacientul poate pleca acasă după câteva ore și poate reveni la activitățile normale, fără efort, în câteva zile.
Vaporizarea cu laser Green Light pentru HBP poate fi considerată cel mai important avans chirurgical în tratamentul HBP din ultimele trei decenii.
Mecanismul de acțiune al laserului Green Light constă în producerea unei energii laser cu lungime de undă de 532 nm, care are afinitate specifică pentru hemoglobină, o componentă a celulelor roșii. Energia laser interacționează cu țesutul, care este transformat în vapori și apoi eliminat.
În același timp, vasele de sânge ale prostatei sunt coagulate datorită afinității laserului pentru hemoglobină, eliminând practic toate sursele de sângerare. Astfel, pacientul poate pleca acasă în aceeași zi, cu un cateter menținut pentru un timp scurt de 1–2 zile.
Prin urmare, conform literaturii contemporane, terapia cu laser Green Light pentru tratamentul HBP oferă multiple avantaje:
- Posibilitatea efectuării procedurii în regim ambulatoriu, fără spitalizare;
- Pierderi minime de sânge, ideal pentru pacienții cu risc crescut sau aflați sub tratament anticoagulant;
- Ameliorare rapidă a simptomelor;
- Recuperare rapidă și revenire promptă la activitățile normale;
- Timp de cateterizare redus (24–28 de ore);
- Eficiență demonstrată clinic;
- Lipsa asocierii cu impotență sau incontinență.
Tratament chirurgical
Adenomiectomia chirurgicală reprezintă îndepărtarea în totalitate a țesutului patologic de la nivelul prostatei. Căile de abord perineală și posterioară au fost abandonate, fiind utilizate în prezent doar căile anterioară transvezicală și retropubiană.
Complicațiile tratamentului chirurgical includ hemoragiile intra- și postoperatorii, infecțiile, problemele urinare și cele sexuale.
Complicațiile urinare sunt reprezentate de incontinența urinară și disurie, care, de regulă, apar tardiv.
Complicațiile sexuale pot include strictura uretrală, ejacularea retrogradă cu sterilitate secundară, dar fără consecințe asupra potenței sexuale.
Tratamentul endoscopic
Principiul acestui procedeu constă în ablația adenomului de prostată prin fragmentarea acestuia cu ajutorul unei anse electrice, procedeu numit rezecție transuretrală a prostatei. Rezecția prin ablație se realizează cu irigare continuă.
Complicațiile postoperatorii imediate pot include hemoragia și sindromul post-rezecție transuretrală, care apare ca urmare a reabsorbției lichidului de irigare în circulație, determinând hemodiluție, hipervolemie și uneori hemoliză.
Alte complicații care pot apărea după acest procedeu sunt similare celor din adenomiectomie, cum ar fi infecțiile urinare și genitale, incontinența urinară și alte tulburări micționale.
Recidiva adenomului apare în aproximativ 15% din cazuri, la 8 ani după intervenție. Procedura este indicată în special pentru adenoamele de sub 40 de grame. Adenoamele care depășesc 40 de grame prezintă un risc ridicat de recidivă prin restanță de țesut adenomatos.
Electrovaporizarea transuretrală a prostatei
Acest procedeu este similar rezecției transuretrale, diferența constând în ansa folosită, care are o intensitate de aproximativ 290 wați, realizând vaporizarea, disecarea și hemostaza țesutului adenomatos. Procedura este mai ușor de efectuat și are risc redus de sângerare comparativ cu metoda tradițională.
Alte metode alternative la terapia chirurgicală
Sunt:
- Hipertermia locală – temperatură de 42–43 °C o dată pe săptămână, timp de 6 săptămâni;
- Crioterapia prostatică – crionecroză a țesutului cu ajutorul unei sonde menținute 40–60 de minute;
- Divulsia prostatică – ruperea comisurei anterioare a prostatei;
- Proteze endoprostatice – plasate la nivelul uretrei posterioare sub control ecografic sau endoscopic, pot înlocui sonda uretrală permanentă;
- Incizia transuretrală a prostatei (ITUP) – incizie profundă de la nivelul cervixului vezical până la colicul seminal;
- Prostatectomia transuretrală indusă cu laser (TULIP) – valoare terapeutică redusă
Tratament medicamentos
Deoarece dezvoltarea prostatei și modificările de volum (hiperplazia) sunt procese androgen-dependente, tratamentul farmacologic se adresează componentei hormonale.
Finasterid (Proscar) – inhibă 5-alfa-reductaza (enzima care transformă testosteronul în DHT) și reduce semnificativ nivelul plasmatic al enzimei, ameliorând simptomele.
Blocanți alfa-1 adrenergici – acționează rapid, ameliorând simptomele și crescând debitul urinar.
Anti-aromatază – complex enzimatic responsabil pentru transformarea androgenilor în estrogeni.

Diagnosticul stricturii uretrale
Diagnosticul se stabilește pe baza anamnezei, a simptomelor și semnelor specifice, precum și a examenelor paraclinice.
Examenele paraclinice care investighează segmentul uretral sunt:
1. Imagistice
- Ecografia abdominală;
- Ecografia uretrală, care evidențiază lungimea stricturii și gradul de obstructie a lumenului uretral;
- Radiografia renală simplă și urografia;
- Uretrografia retrogradă sau mictională, care evidențiază lungimea și numărul stricturilor;
- Uretroscopia.
2. Investigații de laborator
- Ureea și creatinina serică, care pot fi crescute în caz de insuficiență renală cronică;
- Sumarul de urină și urocultura, care evidențiază eventualele infecții urinare asociate.
Ce sunt stricturile uretrale?
Sistemul urinar este alcătuit din rinichi, la nivelul cărora se formează urina, uretere (două conducte care conectează rinichii cu vezica urinară), vezica urinară și uretra (conduct prin care urina este eliminată din vezică).
Strictura uretrală reprezintă o îngustare a lumenului uretral, constituind un obstacol în eliminarea urinei. Urina nu se elimină în totalitate, se acumulează în vezica urinară și poate conduce la numeroase complicații, cea mai gravă fiind insuficiența renală.
Stricturile uretrale pot fi congenitale, prezente încă de la naștere, sau dobândite, ca rezultat al infecțiilor, traumatismelor, tumorilor localizate la acest nivel sau al manevrelor urologice (iatrogene).
Acestea afectează în special bărbații, din cauza particularităților anatomice specifice: prezența prostatei, lumenul uretrei mai îngust și lungimea acesteia mai mare comparativ cu femeile.
Cauzele apariției stricturilor uretrale
Stricturile uretrale dobândite pot avea următoarele cauze:
- manevre urologice cu introducerea sondelor uretrale permanente sau temporare, al căror scop este drenajul vezicii urinare
- după dilatațiile uretrale sau intervenții la nivelul uretrei (uretrotomia optică internă)
- traumatisme pelvine
- inflamația prostatei (prostatita)
- intervenții chirurgicale la nivelul prostatei
- infecții uretrale aparente (care evoluează cu semne și simptome): uretrită, boli cu transmitere sexuală.
Există, uneori, infecții uretrale inaparente sau microtraumatisme locale, care nu prezintă niciun semn sau simptom, dar care pot evolua cu formarea unei stricturi uretrale
Semnele și simptomele stricturilor uretrale
Îngustarea lumenului uretrei produce un blocaj în eliminarea urinei și se însoțește de următoarele semne și simptome:
- polakiurie (nevoia de a urina frecvent)
- disurie sau dificultate la micțiune
- scăderea marcantă a jetului urinar
- incontinență urinară sau eliminarea involuntară a urinei
- scurgere uretrală matinală
- usturime la micțiune.
Stricturile uretrale prelungite pot determina afectarea structurii rinichilor și apariția insuficienței renale cronice
Tratamentul stricturilor uretrale
Tratarea corectă a infecțiilor urinare și evitarea manevrelor invazive, pe cât posibil, previn îngustarea lumenului uretral. Tratamentul stricturilor uretrale cuprinde mai multe metode:
- dilatații uretrale cu diverse instrumente din plastic sau metal
- uretrotomia optică internă – secționarea stricturii cu ajutorul lamei unui uretrotom introdus în uretră
- uretroplastia sau refacerea chirurgicală a unei porțiuni din uretră
- stenturi metalice endouretrale, care mențin deschis lumenul uretral și se montează când niciuna dintre metodele anterioare nu a dat rezultat.
Cele mai frecvente simptome ale cancerului vezical
Cancerul vezical este mai frecvent la bărbați, afectând 2-3% dintre cei cu vârsta sub 75 de ani. Riscul este de două ori mai mare la bărbații albi decât la cei de culoare.
Cele mai frecvente simptome ale cancerului vezical sunt:
- hematuria (urină cu sânge), care este rebelă la tratament, poate apărea în orice moment al actului mictional sau poate fi microscopică
- durere pelvină persistentă, atât ziua, cât și noaptea, greu de tratat
- urinări frecvente
- stare generală alterată
- scădere marcantă în greutate
- urină cu miros urât, fetid.
Tratamentul cancerului vezical
Tratamentul se stabilește în funcție de tipul tumorii:
1. Tumora vezicală superficială
- Procedeul de elecție este electrorezecția transuretrală, electrocauterizarea sau vaporizarea
- Se poate adăuga tratament adjuvant prin instilații intravezicale cu:
- BCG (vaccin cu germeni atenuați de Mycobacterium bovis)
- Citostatice: Doxorubicină, Thiptepa
- Interferon.
- Dacă aceste procedee nu dau rezultate satisfăcătoare, se poate practica cistectomia radicală
2. Tumora vezicală infiltrativă
- În funcție de extinderea tumorii, se poate practica cistectomie parțială sau radicală
- La cistectomia radicală se impune crearea unei derivații urinare: deschiderea ureterelor la piele, colon, rect sau sigmoid
- Se adaugă chimioterapia sistemică: Metotrexat, Adriamicină, Vinblastină
- Radioterapia este utilă în tumorile inoperabile.
Factori de risc
Există o serie de factori de risc pentru cancerul vezical:
- Fumatul. Studii clinice au arătat că 30-40% din cancerele vezicale sunt cauzate de fumat. Un fumător are un risc de 4 ori mai mare de a dezvolta cancer vezical decât populația generală. Riscul este direct proporțional cu numărul de țigări pe zi și cu durata fumatului. De exemplu, un bărbat care fumează peste 20 de țigări pe zi are un risc de 5 ori mai mare.
- Factorii ocupaționali. Determină aproximativ 16-24% din cancerele vezicale. Persoanele care lucrează în tipografii, industria maselor plastice, a cauciucului, a pielăriei, a coloranților sau a vopselelor au un risc mai mare. Substanța incriminată este 2-naftilamina. Un risc crescut există și la cei care lucrează cu petrol, praf de piatră, gaze, erbicide, vopsele, zinc sau solvenți. Se adaugă industria aluminiului, fierului, oțelului și expunerea la gazele de eșapament.
- Bilharzioza. Este o infecție cauzată de Schiostostoma haematobium, fiind frecventă la barbati, cea mai mare frecvență fiind în Egipt.
- Factori virali. Implicarea papilomavirusurilor nu a fost pe deplin demonstrată.
- Ciclofosfamida. Poate determina cancer vezical prin metaboliții săi. Perioada de latență este de 6-14 ani.
- Abuzul de analgezice. Consumul cronic de fenacetină poate duce la cancer vezical în aproximativ 10 ani.
- Factori nutriționali. Riscul este mai mare la persoanele care consumă carne la grătar sau prăjită. Fructele și legumele proaspete protejează împotriva acestui tip de cancer. Consumul de apă clorinată poate fi, de asemenea, un factor de risc.
- Condiții medicale favorizante. Infecțiile urinare cronice și stagnarea urinei în vezică, ca în adenomul de prostată sau stricturile uretrale, pot favoriza apariția cancerului vezical.
Diagnosticul cancerului vezical
Simptomele alarmante determină pacientul să se prezinte la urolog, unde diagnosticul se stabilește pe baza anamnezei, examenului clinic și investigațiilor paraclinice.
- Anamneza. Discuția cu pacientul pentru identificarea simptomelor și a factorilor de risc.
- Examenul clinic. Cheagurile de sânge din vezică pot bloca uretra, formând glob vezical palpabil. Invadarea tumorală a orificiilor uretrale poate provoca dureri lombare și afectare renală până la insuficiență. Tuseul rectal și palparea pot oferi informații utile.
- Examene de laborator. Examenul urinei evidențiază hematuria, prezența leucocitelor și a bacteriilor, indicând necesitatea antibiogramei.
- Ecografia suprapubiană sau transrectală. Permite vizualizarea tumorii.
- Urografia intravenoasă. Evidențiază cancerul vezical și complicațiile sale: retenția de urină și afectarea renală.
- Computer tomograf și rezonanță magnetică. Sunt utile pentru aprecierea extinderii tumorii și a eventualelor metastaze.
- Uretrocistografia. Confirmă prezența cancerului vezical, stabilește numărul tumorilor, tipul macroscopic și raportul cu celelalte structuri și permite biopsierea tumorii.
Terapia litiazei urinare
Calculii urinari reprezintă, ca frecvență, a treia cea mai întâlnită boală a tractului urinar, după infecțiile urinare și bolile prostatei. Cauzele formării acestora în sistemul urinar diferă în funcție de localizarea lor: calculii care se formează în rinichi (aparatul urinar superior) versus calculii vezicali (aparatul urinar inferior).
Litiaza aparatului urinar superior apare în condițiile de suprasaturație cristalină a urinei și de existența unui nucleu de cristalizare. Calculii vezicali sunt aproape întotdeauna expresia unei patologii preexistente, cel mai frecvent a unei suferințe prostatice (apar ca o complicație a adenomului de prostată) sau a unei stricturi uretrale.
Simptomatologia este variată și depinde de mărimea calculilor, de localizarea lor și de impactul asupra tractului urinar. Cel mai frecvent și cunoscut simptom este colica renală, consecință a obstrucției ureterale unilaterale, provocată de migrarea unui calcul mic din rinichi spre vezică. Calculii renali mari sunt, de obicei, „silencioși”, prezentând simptome puține și nespecifice, iar calculii vezicali se asociază cu hematurie (urinarea cu sânge), disurie (urinarea cu dificultate) și urinare întreruptă.
Tratamentul litiazei urinare este complex și multimodal, incluzând:
- tratament medicamentos și cure de diureză pentru calculii mici și eliminabili;
- litotritia extracorporeală cu unde de șoc (ESWL);
- litotritia percutanată (NLP);
- chirurgia deschisă, în cazurile care nu pot fi tratate prin metode minim invazive.
Ne poți suna sau poți completa și trimite formularul de mai jos
+40.256.488.466 – Recepție sau +40.723.246.199 – Dr. Tigaran Dan
Servicii medicale Clinica Urologie
De la înființare, Clinica de Urologie din Timișoara oferă pacienților săi îngrijire medicală completă, care include consultații de specialitate în neurologie, servicii de laborator și investigații imagistice, tratamente rapide și asistență medicală imediată.
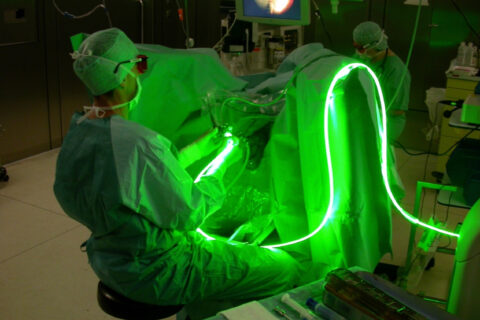
Terapia GreenLight™ pentru HBP
Terapia GreenLight™ pentru hipertrofia benignă de prostată, a structurilor uretrale, a tumorilor vezicale și a litiazei urinare.

Tratamente urologice
Evaluare, tratament modern și urmărire pe termen lung în bolile urologice maligne sau benigne.
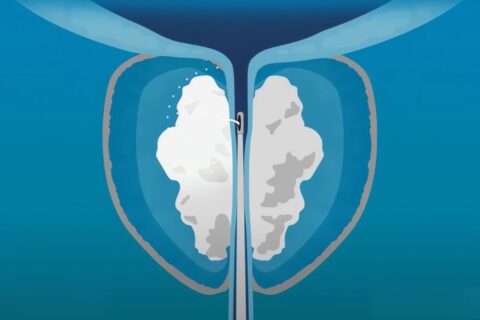
Terapia Rezūm™ pentru prostată
Rezūm™ water vapor therapy este o metodă modernă, minim invazivă, utilizată pentru tratarea HBP.


